15 |Comportement alimentaire et adaptation physio-physique chez des personnes en situation de trouble mental à Abidjan
Eating behaviour and physico-physiological adaptation in mentally disturbed people in Abidjan
Mots-clés:
Adaptation physio-physique| alimentation| Maladie mentale | Abidjan|Résumé
L’individu, en situation de trouble mental, serait souvent soumis à des conditions de vie susceptibles d’influencer le fonctionnement de son organisme. L’effet d’une stimulation particulière, en l’occurrence alimentaire, sur la régulation biophysique de cet organisme est loin d’être suffisamment étudié. L’objectif du présent travail est d’examiner l'influence du comportement alimentaire des malades mentaux sur leur adaptation physio-physique. Il porte sur 110 sujets dont 41 présentant un trouble de l’humeur et 69 une psychose chronique. Ces deux groupes ont un âge compris entre 18 ans et 35 ans. Certains ont une alimentation composée de glucides-lipides, d’autres une alimentation faite de glucides-protides. La mesure du profil physique des sujets s’est faite en considérant le poids, la stature, l’IMC. Ceux-ci ont été obtenus par l’utilisation d’une balance électronique (le poids), une toise staturale (la stature). La mesure de leur profil physiologique s’est réalisée en recourant au tensiomètre pour évaluer la pression artérielle. Les données relatives aux types d’aliments consommés ont été collectées à travers un questionnaire en face à face. Les résultats montrent que les sujets souffrant d’une psychose chronique ou d’un trouble de l’humeur et d’alimentation gluco-lipidique présentent un poids, une stature, un indice de masse corporelle, une pression artérielle systolique et diastolique similaires à ceux de leurs homologues d’alimentation gluco-protidique. Le comportement alimentaire des malades mentaux ne semble suffisamment pas exercer d'impact sur leur adaptation physio-physique.
Introduction
L’individu, en situation de trouble mental, pourrait être enclin à des modifications physiologiques et physiques que nécessite l’ajustement de son organisme à ce nouvel état. Ce processus de mise en ordre de l’organisme de l’individu à sa situation nouvelle est désigné sous le vocable d’adaptation physio-physique. C. Thomas-Junius (2011, p. 45-46) définit celle-ci comme un état dans lequel le corps ou l’organisme est capable de réguler les substances dans le sang. Selon M. Phomsoupha (2016, p. 52-63), l’adaptation physio-physique est le réajustement biophysique que l’organisme d’un individu acquiert au cours des situations écologiques nouvelles. Elle se réfère donc aux modifications externes et internes de l’organisme d’un individu (P. Schulz 2016, p. 12-13). L’adaptation physio-physique du malade mental serait donc le résultat de l’interaction entre les potentiels biophysiques de l’organisme de ce dernier et les stimulations auxquelles il est soumis.
Le fonctionnement biophysique du malade mental serait d’autant impacté par les ressources reçues que, selon P. Schulz (2016, p. 45-46), ces stimulations varient d’un individu à l’autre. L’une des activations différentielles dont pourraient bénéficier l’organisme de l’individu est celle qui consiste à lui ingérer par l’individu lui-même des éléments correspondant à sa biospécificité. Le processus pourrait se réaliser dans l’acte régulier d'entretien du corps de l’individu, c’est-à-dire l’action ou le comportement alimentaire.
Celui-ci serait l’ensemble des ressources, principalement alimentaires, qu’ingère un malade mental pour maintenir son fonctionnement physio-physique en équilibre (M.-C. Jacques, 2016, p. 19-20). Ainsi, le comportement alimentaire, selon P. Etiévant et al. (2010, p. 27), renvoie à la prise alimentaire, à la qualité, à la diversité et à la quantité des aliments consommés. Dans une réflexion similaire, S. Destandau (2015, p. 30-33) définit le comportement alimentaire comme étant la consommation de différentes catégories d’aliments en fonction des périodes (journées, jours, semaines, mois et année). Le comportement alimentaire est l’ensemble de conditions alimentaires adaptées aux besoins physiologiques de l’individu (OMS, 2003, p. 7-8). En clair, le comportement alimentaire du malade mental se référait à l’ensemble des aliments qu’il consomme pour se procurer des compléments physiologiques lui permettant de s’assurer un meilleur rééquilibre physio-physique.
Selon les besoins de réalisation de celle-ci, le malade mental est amené à consommer des aliments sélectifs. Par exemple, un malade mental, outre les psychotropes, pourrait consommer des fruits, des légumes, des légumineuses et des repas moins salés ou cannés. Ce sujet est, par sa composition alimentaire, susceptible de présenter une adaptation physio-physique qui diffèrerait de celle de son pair qui a une alimentation structurée plus en féculents, en produits céréaliers, en viandes ou poissons. Le comportement alimentaire du malade mental est à mesure de réguler son environnement biopsychochimique et, par ricochet, son adaptation physio-physique. Le comportement alimentaire du malade mental créerait des conditions biospécifiques pouvant exercer des effets singuliers sur son adaptation physiologique et physique. La relation entre l’adaptation physio-physique des individus atteints de trouble mental et les conditions sociobiologiques a intéressé des auteurs. J.-N. Missa (2008, p. 139-140) indiquent que la consommation par les sujets déprimés de substance antidépressive inhibe ou active l’adaptation neurobiologique de ces derniers. Dans une perspective peu similaire, Y. P. Yao (2009, p. 710) a fait observer que la prise de neuroleptiques par des individus souffrant de trouble mental exercent un effet positif sur leur fonctionnement physio-physique.
A l’analyse, des travaux ont examiné l’adaptation physio-physique des individus en situation de trouble mental sous l’angle des facteurs sociobiologiques. Il semble que, dans ces études, le comportement alimentaire des personnes en situation de trouble mental n’ait pas suffisamment été pris en compte en tant que variable susceptible d’influencer leur adaptation physio-physique. La présente étude se propose de mesurer l’adaptation physio-physique des personnes en situation de trouble mental en fonction de leur comportement alimentaire.
Méthodologie
1. Méthodologie
1.1. Echantillon
La présente étude porte sur la question de l’adaptation physio-physique des personnes en situation de maladie mentale en lien avec leur comportement alimentaire. Cette préoccupation trouve sa source dans le fait que ces individus, en nombre croissant dans le monde, semblent bénéficier de nouvel cadre sociothérapeutique. L’OMS (2001, p. 3) fait état, dans ce sens, de 450 millions de personnes qui présentent des troubles mentaux dont plusieurs sont accueillis ou reçus dans des centres de suivi biochimique et social spécialisé. Ceux de la Côte d’Ivoire, par exemple, sont majoritairement au Service d’Hygiène Mentale (SHM) de l’Institut National de Santé Publique d'Abidjan Adjamé.
La fréquence des consultations y est passée de 7,7% en 2011 à 18,9% en 2015 (OMS, 2015, p. 22). En moyenne, le SHM pourrait recevoir en consultation 50 patients par jour dont 10 nouveaux et 40 anciens. Annuellement, l’on note environ 4500 consultations de suivi (anciens malades) et 1500 nouveaux patients. Depuis son ouverture, le centre aurait assisté plus de 4000 malades mentaux par an (T. Y. J.-M. Yéo et al., 2014, p. 46). Le SHM paraît, de ce fait, être le lieu dans lequel la plupart des personnes souffrant de troubles mentaux ambulatoires en Côte d’Ivoire est suivi médicalement. Il propose à ces malades, présentant majoritairement un trouble de l’humeur (maniaco-dépressive, manie, dépression) ou une psychose chronique (schizophrénie), une assistance neurobiologique et physio-physique, variable selon le type de pathologie. Les sujets ayant un trouble de l’humeur reçoivent des antidépresseurs, notamment les inhibiteurs de la recapture de la sérotonine (IRS), les inhibiteurs monoamines oxydases (IMAO), les imipraminiques. Les psychotiques chroniques sont soumis à des neuroleptiques ou des antipsychotiques que sont, entre autres, la chlorpromazine, l'halopéridol, la cyamémazine, le lévomépromazine. La prise de ces psychotropes tend à influer sur l’appétit et l’attirance alimentaire des malades. Les uns, sous l’assistance des accompagnants, s’orientent régulièrement vers des aliments que sont le pain, le riz, la pomme de terre, le lait, le poisson, la viande. Les autres, outre les céréales, consomment fréquemment des œufs, de la charcuterie, du poisson, du beurre, du yaourt. Cet apport biomédical et l’alimentation spécifique des malades sont susceptibles d'améliorer le fonctionnement de l’organisme de ces derniers, en l’occurrence leur adaptation biophysique dont l’on n’en a encore la fréquence.
Ainsi, une observation (enquête) de surveillance comportementale a été réalisée au sein du SHM. Elle a consisté, durant quatre (04) mois, de novembre 2015 à février 2016, à sélectionner et interroger un nombre de malades mentaux d’entre ceux qui ont fréquenté le SHM à cette période. Le recrutement de ces sujets pour l’étude s’est effectué par la prise en compte de leurs profils socio-démographiques dont l’examen montre une hétérogénéité concernant l’âge, le sexe, la profession. L’application de l’âge, comme critère de sélection, a permis de sélectionner 205 sujets ayant un âge compris entre 18 et 35 ans sur 238 malades. L’effectif des sujets est passé à 188, lorsqu’ils sont appariés sur le sexe. La prise en compte de la profession a entraîné la constitution de divers groupes ayant des effectifs relativement équivalents: 31 fonctionnaires, 26 individus en quête d’emploi, 21 travailleurs du secteur public et privé, 17 étudiants et 15 élèves. La moitié de ces sujets est célibataire et ce statut matrimonial se répartit indifféremment entre les sujets présentant une psychose chronique et ceux souffrant d’un trouble de l’humeur.
Considérant ces caractéristiques comme des critères d’inclusion ou de non inclusion des sujets, 110 sur 238, nouveaux malades, possédant un dossier médical de suivi au sein du SHM et ayant accepté de participer à l’étude ont été retenus. Ces malades, dont l’âge varie entre 18 à 35 ans, ont une alimentation, soit glucido-lipidique, soit glucido-protidique. Le sous-groupe des sujets d’alimentation glucido-lipidique sont composés de 40 psychotiques chroniques (16 femmes, 24 hommes) et 22 ayant un trouble de l’humeur (8 femmes, 14 hommes). Celui des sujets d’alimentation glucido-protidique comprend 29 psychotiques chroniques (15 femmes, 14 hommes) et de 19 présentant un trouble de l’humeur (6 femmes, 13 hommes. Ces deux groupes de malades mentaux selon le comportement alimentaire constituent l’échantillon sur lequel porte l’étude.
1.2. Méthodes
L’adaptation physio-physique des personnes en situation de trouble mental semble être une source de préoccupation majeure dans les domaines de recherches scientifiques. Les interrogations, qui en résultent, tendent à explorer l’effet des stimulations biologiques dans l’amélioration des caractères physio-physiques de ces personnes. Les essais de vérification de cette relation sont à l’origine de la présente exploration menée auprès d’un échantillon de patients souffrant de troubles mentaux fréquentant le service d’hygiène mentale (SHM). Cette étude, qui s’inscrit dans une approche transversale analytique, s’est déroulée sur 4 mois, de novembre 2015 à février 2016, et s’est étendue sur trois phases.
La première a consisté à mener une pré-enquête au SHM. Dans ce cadre, l’on a administré à 25 malades (10 femmes, 15 hommes) sélectionnés aléatoirement un questionnaire d’échantillonnage en face en face préalablement élaboré et comprenant 20 items. Ceux-ci ont porté essentiellement sur leurs caractéristiques sociodémographiques, économiques et les aliments qui leur sont recommandés par les intervenants médicaux. Cette pré-observation, doublée de prétest, s’est réalisée dans l’une salle du SHM. Deux étudiants médecins psychiatres stagiaires ont apporté leur contribution à cette enquête préliminaire sous la supervision d’un des responsables du SHM. Le dépouillement du questionnaire a permis de valider plusieurs items, d’extirper certains et d’intégrer d’autres. Cette étape a été, en outre, l’occasion de prendre connaissance avec le personnel, de l’informer, de le mobilier sur l’enjeu de l’étude, de se familiariser avec l'environnement socio-médical des malades et d’identifier des repères spatio-temporels, matériels nécessaires à une observation appropriée du phénomène étudié.
La deuxième phase de l’enquête est l’observation proprement dite. Elle a concerné 110 patients retenus à l’issue du processus d'échantillonnage par convenance (confère la section “Échantillon”). Ceux-ci ont été mobilisés pour la circonstance. En effet, une fois admis dans la salle aménagée pour l’observation, les patients et les personnes qui les accompagnent sont informés de la réalisation de l’étude et de son objectif. Ces dispositions ont créé un climat de confiance et de sécurité chez les malades mentaux et leurs parents. Le questionnaire en face-à-face amélioré (comportant 30 items) portant sur les caractéristiques sociodémographiques, économiques, alimentaires du malade lui est soumis, après avoir obtenu son consentement et / ou de celui de la personne qui l’accompagne. Il faudrait indiquer que les accompagnants ont suffisamment contribué à apporter des réponses aux différents items et, subséquemment, au contrôle de ces réponses. Cette exploration a permis de mettre en évidence deux groupes de pathologies présentant des similarités du point de vue des caractères sociodémographiques. Les caractères physiques, en occurrence le poids et la stature, ont été explorés à travers le pèse-personne (poids corporel) et la toise staturale (stature corporelle). Ceux physiologiques, que sont les pressions artérielles systolique et diastolique, ont été obtenus en utilisant un tensiomètre (pression artérielle).
Les données obtenues ont été saisies au moyen du logiciel Microsoft (Excel 2007). A l’issue de ce processus, les données ont été analysées à travers le logiciel de traitement statistique IBM SPSS version 21 « Statistical Program of Social Sciences ». Les résultats obtenus sont exprimés sous forme de moyennes et d'écarts-types. La normalité de la distribution des données a été testée statiquement en utilisant le test de Shapiro-Wilk. Le résultat de ce contrôle fait état d’une distribution non normale des données relatives au poids, à l’IMC et à la pression artérielle (p-value : 0,000 < 0,05). La distribution statistique de la stature, quant à elle, alors que la stature suit la courbe gaussienne (p-value : 0,716). Ce faisant, le Test U Mann-Whitney (distribution non normale) et le t de student (distribution normale) apparaissent les mieux indiqués pour la comparaison du poids, de l’IMC, de la pression artérielle et de la stature des malades mentaux selon le comportement alimentaire. La norme de significativité a été fixée à 0,05.
Résultats
2. Résultats
Des observations ont été faites auprès des deux groupes de malades mentaux précédemment évoqués: l’un composé de sujets dont le diagnostic médical a révélé une psychose chronique et l’autre comprenant des sujets dont l’examen a mis en évidence un trouble de l’humeur. Elles ont permis d’obtenir des données relatives aux caractères physio-physiques et aux comportements alimentaires des sujets. Le traitement et l'analyse statistique ont abouti à des résultats qui ont fait l’objet de comparaison en lien avec la question de recherche.
2.1. Comparaison du poids, de la stature et de l'indice de Masse Corporelle (IMC) des malades selon leur comportement alimentaire
Les malades de psychose chronique et ayant une alimentation glucido-lipidique présentent un poids (62,95 kg), une stature (1,67m) et un IMC (22,43 kg / m2) qui ne diffèrent statistiquement pas de ceux de leurs pairs qui consomment des aliments glucido-protidiques (poids : 58,17±09,96 kg, stature : 1,65±0,08 m ; IMC : 21,32±3,64 kg/m2) (Tableau n°1).
Tableau n°1: Comparaison du poids, de la stature, de l’IMC des hommes et des femmes présentant une psychose chronique et ayant une alimentation glucido-lipidique à ceux de leurs pairs soumis à une alimentation glucido-protidique
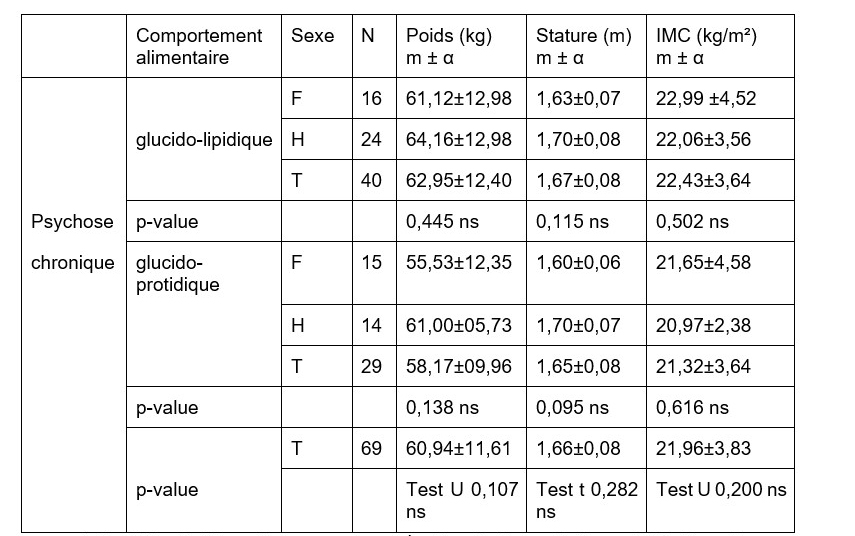
ns= non significatif ; N= effectif des sujet ; m= moyenne ; α = écart type ; F= Femme ; H=Homme ; T=Total des sujets
Source : Enquête de terrain, 2015-2016
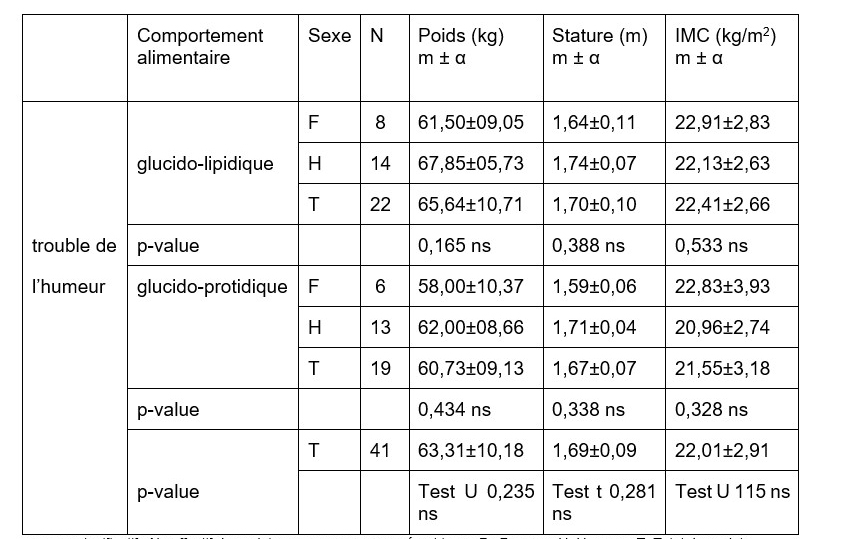
Les résultats précédemment observés se répètent chez des sujets de trouble de l’humeur. Les valeurs du poids (65,64 kg), de la stature (1,70 m) et de l’IMC (22,41 kg / m2) des malades qui ont une alimentation glucido-lipidique sont équivalentes à celles de leurs homologues soumis à une alimentation glucido-protidique (Tableau n°2).
Tableau n°2: Comparaison du poids, de la stature, de l’IMC des hommes et des femmes présentant un trouble de l’humeur et ayant une alimentation glucido-lipidique à ceux de leurs pairs bénéficiant d’une alimentation glucido-protidique
ns= non significatif ; N= effectif des sujet ; m= moyenne ; α = écart type ; F= Femme ; H=Homme ; T=Total des sujets
Source : Enquête de terrain, 2015-2016
Le fonctionnement physique des malades mentaux ne semble pas présenter de différence, en dépit d’une alimentation variable. Les résultats portant sur l'adaptation physiologique de ces malades consommant des aliments non identiques pourraient permettre d’apprécier davantage.
2.2. Comparaison des pressions artérielles systolique (PAS) et diastolique (PAD) des malades en fonction de leur comportement alimentaire
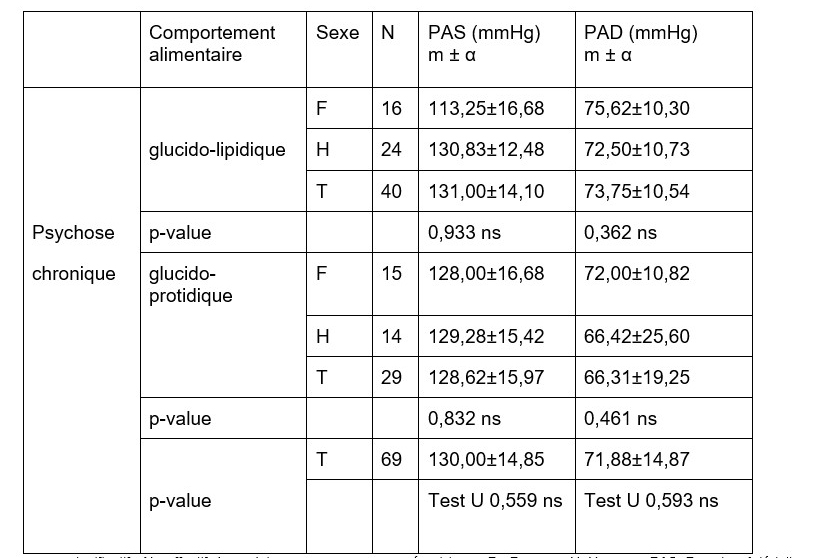
Le fonctionnement physiologique des malades a été également examiné. Dans cette perspective, les pressions artérielles systolique (PAS) et diastolique (PAD) présentées par les sujets ont été comparées entre elles en fonction du comportement alimentaire. Les sujets de psychose chronique ayant une alimentation glucido-lipidique se caractérisent pas des pressions artérielles systolique (PAS: 131 mm Hg) et diastolique (PAD: 73,75 mmHg) similaires à celles de leurs homologues ayant une alimentation glucido-protidique (PAS: 128,62 mmHg; PAD: 66,31 mmHg) (Tableau n°3).
Tableau n°3: Comparaison de la pression artérielle systolique, diastolique des hommes et des femmes présentant une psychose chronique et ayant une alimentation glucido-lipidique à ceux de leurs homologues bénéficiant d’une alimentation glucido-protidique
ns= non significatif ; N= effectif des sujets ; m= moyenne ; α = écart type ; F= Femme ; H=Homme ; PAS=Pression Artérielle Systolique ; PAD= Pression Artérielle diastolique ; T=Total des sujets
Source : Enquête de terrain, 2015-2016
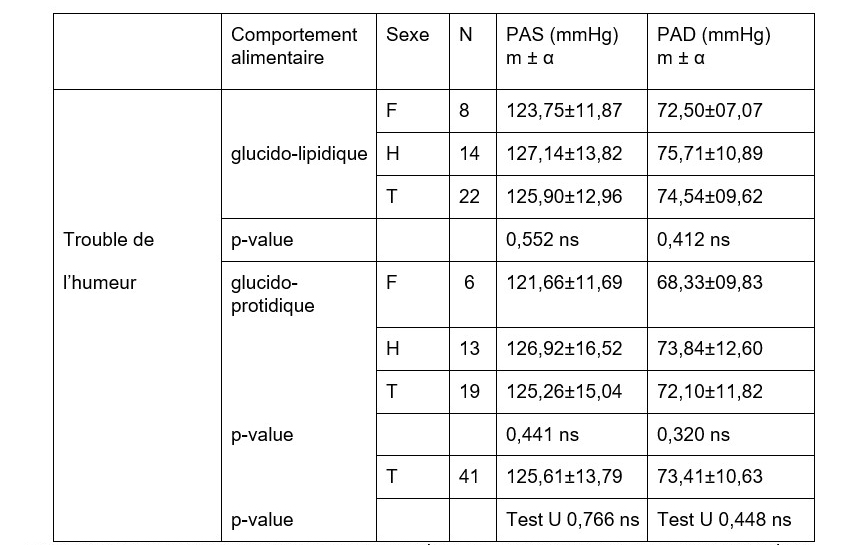
La comparaison des sujets atteints de troubles de l'humeur en fonction du profil alimentaire semble conforter les résultats précédents. L’on observe, chez les sujets atteints de trouble de l’humeur, une superposition entre ceux ayant une alimentation glucido-lipidique et les malades qui ont une alimentation glucido-protidique, du point de vue des pressions artérielles systolique et diastolique (125,90 mmHg; 74,54 mmHg contre 125,26 mmHg; 72,10 mmHg) (Tableau n°4).
Tableau n°4: Comparaisons de la pression artérielle systolique, diastolique des hommes et des femmes présentant un trouble de l’humeur et ayant une alimentation glucido-lipidique à ceux de leurs homologues consommant des aliments ayant une composition glucido-protidique bénéficiant
ns= non significatif ; N= effectif des sujets ; m= moyenne ; α = écart type ; F= Femme ; H=Homme ; PAS=Pression Artérielle Systolique ; PAD= Pression Artérielle diastolique ; T=Total des sujets
Source : Enquête de terrain, 2015-2016
Les résultats portant sur le sexe n’apportent d’information nouvelle. L’on note une indifférenciation des caractères physiques et physiologiques en passant des hommes aux femmes, considérant les deux pathologies mentales et les comportements alimentaires. En somme, le comportement alimentaire du sujet, en situation de trouble psychotique ou thymique est loin d’influencer suffisamment son adaptation physiophysique.
Conclusion
Conclusion
La question examinée est l’adaptation physio-physique des personnes en situation de trouble mental en fonction du comportement alimentaire. L’observation porte sur 110 individus dont 65 hommes et 45 femmes ayant un âge compris entre 18 ans et 35 ans, présentant deux (2) types de pathologies à savoir la psychose chronique et le trouble de l’humeur. Le comportement alimentaire ne semble pas influencer les caractéristiques physio-physiques (le poids, la stature, l’IMC et la pression artérielle) de l’individu souffrant de l’une de ces pathologies évoquées précédemment. L’on est tenté d’étendre la réflexion vers l’examen d’autres variables sociobiologiques susceptibles de modifier l’effet du régime alimentaire, notamment l’âge, le rythme chronobiologique, sur l’adaptation biophysique des malades mentaux. Ainsi, des études ultérieures, considérant un échantillon de malades plus jeunes et présentant des profils chronobiologiques différents large et s’inscrivant dans une perspective longitudinale, permettraient de conforter ou non les résultats obtenus dans le cadre de la présente étude.
Références
Références bibliographiques
BELALTA Rachida et BENCHERIF Mohamed El Amin, 2019, Les troubles cardio-métaboliques chez les patients schizophrènes : A propos d’une étude en milieu hospitalier Algérois, Thèse de doctorat de médecine, Université d’Alger BenYoucef Benkhedda, Alger [En ligne], URL: http://hdl.handle.net/1635/14964
BÉLANGER Marie-Ève, 2011, Efficacité du programme mieux-être « Wellness» sur la gestion du poids, l’observance à la médication et la qualité de vie chez des personnes ayant un trouble psychotique ou de l’humeur, Thèse de doctorat de Médecine, Université Laval, Laval [En ligne], URL: http://hdl.handle.net/20.500.11794/23031
DESTANDAU Sébastien, 2015, Pathologie liée à l’alimentation. Rapport hypertexte, Laboratoire poche, Bordeaux [En ligne], URL: http://www.vcharite.univ-mrs.fr/redactologie/IMG/pdf/rapport_hypertexte_les_pathologies_liees_a_l_alimentation.pdf.
ETIÉVANT Patrick, BELLISLE France, DALLONGEVILLE Jean, ETILÉ Fabrice, GUICHARD Elisabeth, PADILLA Martine, ROMON-ROUSSEAUX Monique, 2010, Les comportements alimentaires. Quels en sont les déterminants ? Quelles actions pour quels effets ? Rapport d’Expertise scientifique collective, Institut National de la Recherche pour l’Agriculture, l’Alimentation et l’Environnement, Paris [En ligne], URL:
http://www.inra.fr/l_institut/expertise/comportements_alimentaires
FIRST michael, 2017 novembre, Présentation des maladies mentales [En ligne], URL: https://www.msdmanuals.com/fr/accueil/troubles-mentaux/pr%C3%A9sentation-des-soins-de-sant%C3%A9-mentale/pr%C3%A9sentation-des-maladies-mentales . Consulté le 20 novembre 2020.
INTERCEPTUM, 2017, Comment calculer la taille de l’échantillon pour une étude de marché effectuée à l’aide d’un sondage en ligne [En ligne], URL:
https://interceptum.com/pci/fr/60981/67350/69868
JACQUES Marie-Claude, 2016, Processus d’adaptation des personnes vivant avec la schizophrénie et ayant un soutien social limité, Thèse de doctorat de médecine, Université de Sherbrooke, Québec, Québec [En ligne], URL: http://hdl.handle.net/11143/9533.
LORIN Fabrice, 2011 août, Les psychotropes, les médicaments de la douleur chronique [En ligne], URL: https://www.psychiatriemed.com/textes/41-dr-fabrice-lorin/73-les-psychotropes-medicaments-de-la-douleur-chronique-dr-fabrice-lorin.html. Consulté le 08 novembre 2020.
MISSA Jean-Noël, 2008, « La psychopharmacologie et la naissance de la psychiatrie biologique », Les Cahiers du Centre Georges Canguilhem, 2 (1), p. 131-145.
ORGANISATION MONDIALE DE LA SANTÉ (OMS), 2001, Rapport sur la santé dans le monde ; la santé mentale : nouvelle conception, nouveaux espoirs, Genève, OMS [En ligne], URL: http://www.who.int/whr/fr.
ORGANISATION MONDIALE DE LA SANTÉ (OMS), 2003, Régime alimentaire, nutrition et prévention des maladies chroniques : rapport d’une Consultation OMS/FAO d’experts (Rapports technique de l’OMS 916), Genève, OMS [En ligne], URL: https://www.who.int/nutrition/publications/obesity/WHO_TRS_916/fr/.
ORGANISATION MONDIALE DE LA SANTÉ (OMS), 2013, Journée mondiale de la santé : Stratégie mondiale de l’OMS sur l’alimentation, l’exercice physique et la santé, Genève, OMS [En ligne], URL: http://www.who.int/dietphysicalactivity/fr/index.html
ORGANISATION MONDIALE DE LA SANTÉ (OMS), 2016, Rapport sur la prise en charge de l’abus de substances psychoactives : République-unie de Tanzanie ; Programme de traitement à la méthadone espoir des milliers de personnes, Genève, OMS [En ligne], URL: http://www.who.int/whr/fr.
PHOMSOUPHA Michael, 2016, Déterminants biomécaniques, physiologique et modélisation physique de la performance en badminton, Thèse de doctorat en Science du Sport, de la Motricité et du Mouvement Humain (SSMMH), Université Paris-Saclay, Paris [En ligne], URL: https://tel.archives-ouvertes.fr/tel-01451130/file/69327_PHOMSOUPHA_2016_diffusion.pdf.
PSYCOM, 2019, Médicaments psychotropes [En ligne], URL: http://www.psycom.org/Medicaments-psychotropes/Medicaments-psychotropes
SCHULZ Pierre, 2016, Traitement des troubles psychiatriques selon le DSM-5 et le CIM-10, Paris, De Boeck.
SIMARD Annick, 2011, «Effet des troubles métaboliques sur la qualité de la vie des personnes atteintes de problèmes de santé mentale », Le partenaire, 19 (4), p. 9-12 [En ligne], URL: https://aqrp-sm.org/wp-content/uploads/2013/09/partenaire-vol19-no4-SimardA.pdf.
THOMAS-JUNIUS Claire, 2011, Adaptations métaboliques en réponse à la fatigue musculaire générée par l’activité contractile de haute intensité, Mémoire en vue de l’obtention du diplôme d’Habilitation à Diriger des Recherches, Université Evry Val d’Essonne, Paris [En ligne], URL: http://docplayer.fr/76496849-Adaptations-metaboliques-en-reponse-a-la-fatigue-musculaire-generee-par-l-activite-contractile-de-haute-intensite.html
YAO Yavo Patrice, YEO-TENENA Yessonguilana Jean-Marie, KAMAGATÉ Mamadou, BOLI Zahui Hubert Allo, DELAFOSSE Roger Charles Joseph, 2009, «Prescription des psychotropes : difficultés et perspectives en Côte d'Ivoire (Afrique de l'Ouest) », L'information psychiatrique, 85 (8), p. 709-714 [En ligne], URL: https://www.cairn-int.info/revue-l-information-psychiatrique-2009-8-page-709.htm
YÉO Tenena Yessonguilana Jean-Marie, ASSI Sedji Awo Catherine, TRAORE Brahime Samuel, DELAFOSSE Roger Charles Joseph, KONE Drissa, 2014, «Problematique de l’insertion de la santé mentale dans les soins de santé primaire en Côte d’Ivoire : à propos de 103 patients admis en hospitalisation à Bingerville», Psy Cause, 67 (4), p. 42-49.
Downloads
Publié
Comment citer
Numéro
Rubrique
Licence
Copyright (c) 2023 TAOUA Yao Adou, KOUADIO Kouakou Jérôme et KOUASSI Kouakou Firmin