18 |Facteurs explicatifs de l’accouchement à domicile dans le village de Namassi (Nord-est de la Côte d’Ivoire)
Explanatory factors of domestic delivery in Namassi village (Northeast of C
Mots-clés:
Accouchement à domicile| maternité| milieu rural| Namassi| parturiente|Résumé
Cet article vise à analyser les facteurs explicatifs de l’accouchement à domicile dans le village de Namassi (Nord-est de la Côte d’Ivoire). Il découle d’un paradoxe qui réside dans le fait que les femmes continuent de pratiquer l’accouchement à domicile alors que le village est doté d’une maternité opérante et bâtie par la mutuelle des cadres. Pour mener l’étude qui s’est inscrit dans une double approche (qualitative et quantitative), nous avons effectué des enquêtes par entretiens semi-dirigés et par questionnaire. L’analyse de contenu a servi à dégager des significations aux choix et pratiques des femmes en rapport avec la maternité. De cette analyse, il en résulte que divers facteurs permettent d’expliquer le phénomène de l’accouchement à domicile dans le village de Namassi. Il s’agit des profils sociodémographiques des femmes, de leurs perceptions sur les services de la maternité du village, du poids de la tradition, de leur vécu à travers la multiparité, de l’inobservance des consultations prénatales et la peur du recours à la césarienne en cas de complication ; lesquelles sont liées à la précarité économique des ménages (77% des enquêtées vivent avec moins de 100 000 F CFA par an, soit moins de cinq cent F CFA par jour). Cet article permet de voir au plan scientifique, que les pratiques sanitaires et les choix thérapeutiques sont fonction de divers facteurs et ne doivent donc pas être abordés uniquement en termes d’accessibilité géographique et économique.
Introduction
Donner naissance est à la fois un évènement heureux et douloureux, voire même une épreuve aussi bien pour la femme que pour le bébé au regard des risques de santé inhérents. En effet, au cours de l’accouchement et même après la délivrance, la femme peut succomber des suites de complications ou subir des dommages physiologiques importants tels que l’hémorragie de la délivrance, les déchirures graves du périnée, les fistules obstétricales etc. (A. Keita, 2006, p. 22-35). Pour donner la possibilité aux femmes de sortir de cette épreuve, un accent particulier est mis sur la promotion de la santé maternelle au niveau mondial depuis près de trois décennies. C’est dans cette perspective qu’à la Conférence Internationale sur la Population et le Développement tenue au Caire en 1994, organisée sous l’égide de l’OMS, la santé de la mère et de l’enfant, devenue un problème majeur de santé publique, a conduit à l’adoption du concept de « santé de la reproduction ». Et la surveillance de l’accouchement a été retenue comme une composante majeure de ce concept (J. Bénié Bi Vroh, I. Timbré, P. Zengbé-Acray, J. Gueu Doua et J. Tagliante-Saracio, 2009, p. 502).
Selon l’OMS (2015, p 3) la quasi-totalité des accouchements dans les pays industrialisés est assistée par un personnel de santé qualifié dans les maternités alors que dans les pays en développement, les accouchements à domicile sans assistance médicale se pratiquent toujours. Et environ 60 à 80% des femmes dans les pays en voie de développement continuent d’accoucher à domicile sans aucune assistance ou avec l’aide de personnes non qualifiées et d’ordinaire dans un environnement peu salubre. Cette pratique est à l’origine des décès maternels et des multiples affections chroniques dont souffrent actuellement plus de trois cent millions de femmes (B. Nguendo Yongsi et N. Tchango, 2016, p. 18). En 2010, le ratio de mortalité maternelle en Afrique subsaharienne est de 24 fois plus élevé que celui estimé pour l’Europe, soit 480 contre 20 décès maternels pour cent mille naissances vivantes (OMS, 2017, p. 2). Pourtant, suite à l’initiative de Bamako en 1987, des efforts considérables ont été faits par les Etats africains, en particulier ceux de l’Afrique subsaharienne pour améliorer l’offre de soins, surtout ceux destinés à la santé maternelle (OMS, 2017 p. 3).
La Côte d’Ivoire n’est nullement épargnée par cette réalité. En 2012, elle affichait un taux de 543 décès maternels pour 100 000 naissances vivantes et était classée dans le top 10 mondial des pays aux taux de mortalité maternelle les plus élevés par l’OMS (2012, p. 7). Pour améliorer cet indicateur l’Etat ivoirien a intensifié sa politique de développement de la santé maternelle et infantile, entamée depuis plus de trois décennies, à travers la construction et l’équipement de maternités aussi bien dans les communes que dans de nombreux villages sur toute l’étendue du territoire national (J. Bénié Bi et al., 2009, p. 501). Il a également mis en place le Programme National de la Santé de la Reproduction (PNSR) dont la mission est de réduire la morbidité et la mortalité maternelles. Parmi les activités dudit programme, figurent la surveillance régulière des grossesses et la promotion de l’accouchement en milieu hospitalier (F. Zamblé, 2010, p. 21).
En février 2012 le Gouvernement ivoirien, à travers un décret pris en conseil des Ministres, a décidé la gratuité de la prise en charge des accouchements et de la césarienne. Cette décision visait l’amélioration de la politique de santé maternelle et infantile en Côte d’Ivoire. Malgré ces efforts, l’on note que près de 37% des femmes de Côte d’Ivoire qui continuent d’accoucher à la maison, sans assistance médicale (J. Bénié Bi et al., 2009, p. 2).
Le village de Namassi, dans le département de Sandégué (nord-est de la Côte d’Ivoire) où le dispensaire le plus proche se trouve à une trentaine de kilomètres, a longtemps été confronté aux difficultés liées au manque d’accès aux soins de santé moderne, notamment en ce qui concerne la santé maternelle et infantile. Consciente des conséquences de cette situation, la mutuelle des cadres du village a bâti en 1996 un centre de santé rural comprenant une maternité. Durant les 15 premières années de son fonctionnement, la maternité a manqué de sage-femme. Elle était gérée par deux filles de salle originaires du village. L’infirmier qui faisait office de « médecin » apportait parfois assistance aux filles de salle dans leurs tâches, et sans un plateau technique adéquat. Les cas de complication étaient évacués (difficilement à cause du manque d’ambulance) à l’Hôpital général de Sandégué situé à une trentaine de kilomètres ou à Tanda. Les données théoriques fournies par le service de la maternité indiquaient qu’il y’a eu au premier semestre de l’année 2010, sept accouchements à domicile sur 12 naissances pour le village de Namassi. Et malheureusement plusieurs cas de mortalité maternelle et néo-natale ont été enregistrés : six décès en couche et cinq décès néo-natals ont été enregistrés à Namassi entre 2009-2010. Le taux de fréquentation de la maternité se situait à moins de 40% à cette période car, seulement quatre femmes sur dix faisaient leurs consultations prénatales du premier semestre de la grossesse.
Pour réduire le nombre d’accouchements à domicile dont les conséquences sont parfois tragiques, la mutuelle des cadres du village a œuvré à l’affectation d’une sage-femme fin 2011. En plus des deux filles de salle, cette sage-femme bénéficie également des services d’une aide-soignante. Aussi, en 2012, dans le cadre du Programme Présidentiel d’Urgence (PPU), le centre de santé du village a été rénové et équipé en matériels techniques et biomédicaux. Cependant, force est de constater qu’en dépit de ces acquis, les habitus et les pratiques n’ont pas véritablement évolué car, trois femmes enceintes sur cinq accouchent à la maison sans assistance médicale avant de se présenter à la maternité ; soit 60% des naissances (service de la maternité, 2013).
Ce constat soulève les interrogations suivantes : Pourquoi à Namassi les femmes enceintes continuent de pratiquer l’accouchement à domicile malgré l’amélioration de l’offre de soins fournis par la maternité de leur village ? En d’autres termes, quels sont les facteurs explicatifs de l’accouchement à domicile dans le village de Namassi où il existe une maternité opérationnelle ? Quels sont les profils sociodémographiques des femmes qui pratiquent l’accouchement à domicile dans le village de Namassi ? Quelles perceptions ces femmes ont des services qu’offre la maternité de leur village ?
Afin d’apporter des éléments de réponse à ces interrogations, nous avons structuré notre travail en trois principaux axes : (i)- le cadre méthodologique qui présente le site de l’étude, les différents aspects méthodologiques notamment les données utilisées, les modalités de leur acquisition et de leur traitement ;(ii) les résultats obtenus ; (iii)-la discussion des résultats.
Méthodologie
1. Matériels et Méthodes
1.1. Site de l’étude
L’étude s’est déroulée dans le village de Namassi, situé dans la Sous-préfecture de Bandakagni-Tomora, Département de Sandégué, Région du Gontougo au nord-est de la Côte d’Ivoire (Carte n°1).
Carte n°1 : Localisation du village de Namassi, notre site de l’étude
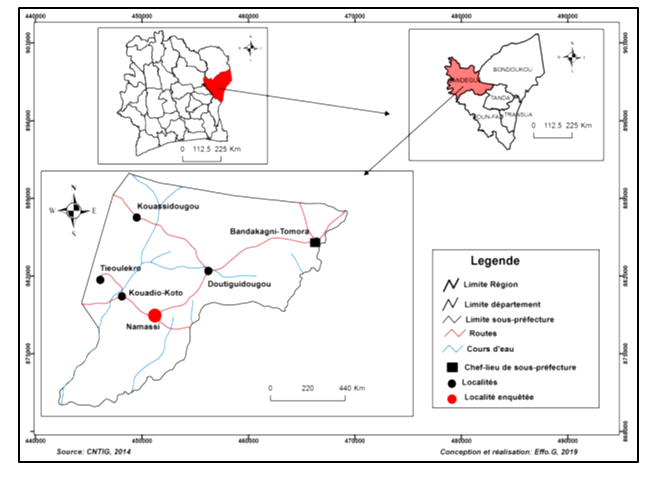 Le choix de ce village tient au fait qu’au cours d’une mission effectuée à Sandégué en 2018, dans le cadre des activités du Programme National de Santé de la Reproduction (PNSR), nous avons été marqués par les informations révélées par la maternité de Namassi. Ces informations mentionnaient six décès de femmes en couche et cinq décès néo-natals suite à des accouchements à domicile pour la seule période de 2009-2010 alors que le village dispose d’une maternité
Le choix de ce village tient au fait qu’au cours d’une mission effectuée à Sandégué en 2018, dans le cadre des activités du Programme National de Santé de la Reproduction (PNSR), nous avons été marqués par les informations révélées par la maternité de Namassi. Ces informations mentionnaient six décès de femmes en couche et cinq décès néo-natals suite à des accouchements à domicile pour la seule période de 2009-2010 alors que le village dispose d’une maternité
1.2. Type d’étude et population d’enquête
La présente étude est à la fois qualitative et quantitative. Ce choix se justifie par le besoin d’obtenir le maximum d’informations qui puisse nous permettre de mieux élucider le phénomène à l’étude. Pour sa réalisation, nous avons identifié deux catégories d’acteurs composées d’une part de femmes issues du village de Namassi ayant déjà pratiqué l’accouchement à domicile au moins une fois et d’autre part du personnel médical (la sage-femme, l’une des filles de salle et l’infirmier) ; des leaders des communautés koulango et agni, également et l’adjoint au chef de la communauté lobi. Ce qui donne un total de huit personnes.
1.3. Mode d’échantillonnage
Dans cette étude, le choix des acteurs s’est fondé sur la logique de Van der Maren (1995, p. 64) à travers l’usage d’un échantillonnage à choix raisonné ou théorique. En effet, la technique de choix raisonné se fonde sur le critère de responsabilité pour sélectionner les individus à enquêter à partir de leur vécu. Ce faisant, le volet quantitatif s’est focalisé sur 23 femmes ayant connu un accouchement à domicile. Quant au volet qualitatif l’étude, il a pris en compte sept femmes et huit autres acteurs sus-cités pour des entretiens individuels.
1.4. Outils de collecte des données
En rapport avec le type de l’étude, nous avons de prime à bord, procédé par une enquête exploratoire basée sur la documentation, notamment le registre de la maternité du village. C’est cette enquête exploratoire qui nous a permis de faire le constat selon lequel les femmes se rendent à l’hôpital après avoir accouché à domicile et d’avoir un net aperçu du phénomène de l’accouchement à domicile dans le village de Namassi. Ainsi, la collecte des informations d’ordre quantitatif a été faite d’une part, à partir de l’exploitation du registre de la maternité qui donne des informations chiffrées sur le phénomène de l’accouchement à domicile dans le village de Namassi et d’autre part, à partir de l’administration d’un questionnaire auprès des 23 femmes qui constituent l’échantillon de l’enquête afin d’identifier leurs profils sociodémographiques et économique. Quant aux informations d’ordre qualitatif, elles ont été collectées grâce à des entretiens individuels approfondis. Ces entretiens ont été réalisés en langues koulango, agni et malinké en rapport avec les trois groupes ethniques en présence dans le village. L’enquête s’est déroulée sur sept jours, du 10 au 16 juin 2019 et selon la disponibilité des enquêtées.
1.5. Méthode de traitement des données
Les données d’ordre quantitatif ont été analysées à l’aide du logiciel Excel. Ce mode de traitement a permis de dégager les valeurs, les fréquences des informations se rapportant aux profils sociodémographiques des enquêtées et de la pratique de l’accouchement à domicile.
Pour les données d’ordre qualitatif, l’analyse de contenu thématique a servi à l’analyse du discours de l’ensemble des enquêtés. Ce qui amène à étudier les participants dans leur milieu naturel et on interprète les phénomènes en se fondant sur les significations qu’ils donnent à ces derniers. Aussi, avons-nous mobilisé l’approche phénoménologique qui a permis d’analyser le vécu des femmes que nous avons interrogées, leur expérience en rapport avec la pratique de l’accouchement à domicile.
Résultats
2. Résultats
2.1. Les profils sociodémographiques des femmes
Les profils sociodémographiques impliquent plusieurs variables dont l’âge, le nombre d’enfants par femme, le statut matrimonial, le groupe ethnique, la religion, le niveau d’instruction, la profession, le revenu moyen annuel par ménage. Ces différentes variables sont exposées et analysées à travers des tableaux et des graphiques ci-dessous.
2.1.1. Âge des enquêtées
Pour analyser l’âge des enquêtées nous avons procédé par une répartition selon leurs tranches d’âge.
Tableau n°1 : Répartition des enquêtées selon la tranche d’âge
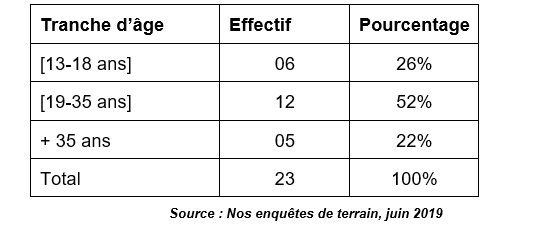 Les données de ce tableau montrent que 26% des femmes interrogées ont un âge compris entre 13 et 18 ans. Ces chiffres démontrent que les maternités sont précoces dans le village de Namassi où souvent les mesures contraceptives sont ignorées ou refusées à cause des pesanteurs culturelles ; car en milieu ivoirien, de façon générale, avoir des enfants est perçu comme une grâce divine, une grande richesse.
Les données de ce tableau montrent que 26% des femmes interrogées ont un âge compris entre 13 et 18 ans. Ces chiffres démontrent que les maternités sont précoces dans le village de Namassi où souvent les mesures contraceptives sont ignorées ou refusées à cause des pesanteurs culturelles ; car en milieu ivoirien, de façon générale, avoir des enfants est perçu comme une grâce divine, une grande richesse.
2.1.2. Nombre d’enfants par femme
La parité influence le recours ou le non-recours aux soins obstétricaux surtout en milieu rural. En effet, les femmes ayant peu d'expérience génésique sont en général plus disposées à rechercher une assistance médicale auprès des services d’une maternité. C’est donc un indicateur essentiel qui permet de comprendre le comportement des femmes pour ce qui concerne le choix du lieu de leur accouchement. Pour la présente étude, le nombre d’enfants par enquêtée se reparti selon le graphique n°1 ci-dessous.
Graphique n°1 : Répartition des enquêtées selon le nombre d’enfants
Les données du graphique n°1 ci-dessus indiquent que la majorité (87%) des enquêtées ont une large expérience de la maternité. Elles sont multipares (1 à 4 enfants en moyenne par femme). Le fait d’avoir faire l’expérience de l’accouchement au moins une fois peut emmener les femmes de Namassi à opter pour l’accouchement à domicile. Elles n’ont plus peur de l’accouchement et choisir de donner naissance à leurs bébés à la maison sans assistance médicale. La crainte d’une issue dramatique de la grossesse est beaucoup plus ressentie chez les femmes lorsqu’elles sont à leur première expérience. Le nombre d’enfants par femme est une variable importante dans l’analyse du phénomène de l’accouchement à domicile dans le village de Namassi car, l'habitude et l'expérience acquises lors des accouchements antérieurs peuvent pousser les femmes enceintes à se détourner des structures sanitaires et emprunter un autre itinéraire thérapeutique, celui de donner naissance à leurs bébés à domicile.
2.1.3. Statut matrimonial
A l’analyse des informations que contient le graphique n°2 ci-dessous, l’on note que plus de 70% des femmes interrogées ont une vie de couple selon les données du graphique ci-dessus. En milieu rural, particulièrement, la femme est sous l’autorité du mari. Cette situation qui se présente comme un déterminisme social impacte le comportement de la femme quant à la conduite à tenir face à la gestion de la grossesse et de la préparation de l’accouchement.
Graphique n°2 : Répartition des enquêtées selon le statut matrimonial
2.1.4. Groupe ethnique des enquêtées
L'ethnie tout comme la religion à travers les valeurs, les mythes, les croyances, les normes, les habitus et les pratiques d’une communauté, sont deux facteurs qui sont susceptibles d'influencer les perceptions, les attitudes et les comportements des femmes concernant le choix du lieu de leur accouchement. Dans le cadre de notre étude, les enquêtées sont issues de plusieurs groupes ethniques locales qui cohabitent dans le village. Leur répartition est faite dans le graphique n°3 suivant :
Graphique n°3 : Répartition des enquêtées selon le groupe ethnique
Selon les informations contenues dans le graphique n°3 ci-dessous, l’on observe que sur une population d’enquête de 23 individus, les autochtones koulango et les allogènes lobi constituent la majorité (70%) des femmes qui ont pratiqué l’accouchement à domicile. Les femmes agni-barabô et celles issues des autres groupes ethniques qui représentent 30% des enquêtées, on peut le dire, sont moins enclines à la pratique de l’accouchement à domicile. Ce constat peut se justifier par le fait que les femmes autochtones étant attachées à leur culture qui valorise les femmes sont stoïques pendant le travail et l’accouchement et celle qui peut accoucher sans demander de l’aide. Les femmes qui endurent le travail et l'accouchement seules et en silence s'assurent le respect de la communauté. Ces valeurs anthropologiques sont malheureusement parfois à l’origine des cas de décès de femmes en couche.
2.1.5. Religion des enquêtées
Les différentes religions auxquelles appartiennent les enquêtées sont reparties dans le Tableau n°2 ci-dessous.
Tableau n°2 : Répartition des enquêtées selon la religion
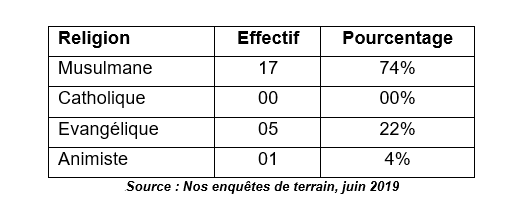 Selon les chiffres de ce tableau, la majorité des femmes ayant accouché à domicile au moins une fois sont de confession musulmane. Elles représentent 74% des enquêtées. Ensuite viennent celles qui sont des églises évangéliques avec 22% de la population d’enquête. Les animistes font 4%. Le nombre élevé de femmes musulmanes dans la population d’enquête se justifie par la prééminence de la religion musulmane dans le village de Namass. A l’image du canton barabô où il est aisé de constater que pratiquement 9 individus sur 10 est de confession musulmane, Namassi est aussi un village majoritairement musulman.
Selon les chiffres de ce tableau, la majorité des femmes ayant accouché à domicile au moins une fois sont de confession musulmane. Elles représentent 74% des enquêtées. Ensuite viennent celles qui sont des églises évangéliques avec 22% de la population d’enquête. Les animistes font 4%. Le nombre élevé de femmes musulmanes dans la population d’enquête se justifie par la prééminence de la religion musulmane dans le village de Namass. A l’image du canton barabô où il est aisé de constater que pratiquement 9 individus sur 10 est de confession musulmane, Namassi est aussi un village majoritairement musulman.
2.1.6. Niveau d’instruction des enquêtées
Le niveau d’instruction est une variable socioculturelle importante qui permet d’analyser le niveau cognitif d’un individu ou d’un groupe d’individus face à la manifestation d’un phénomène. C’est est l’un des principaux facteurs explicatifs des comportements humains surtout en matière de protection de la santé. En rapport avec leurs niveaux d’instruction, les individus adoptent des comportements différents vis-à-vis des phénomènes sanitaires. Dans le cadre de cette étude, nous avons, à travers le graphique n°4 ci-dessous, procédé à la répartition des enquêtées selon leur niveau d’étude.
Graphique n°4 : Répartition des enquêtées selon le niveau d’instruction
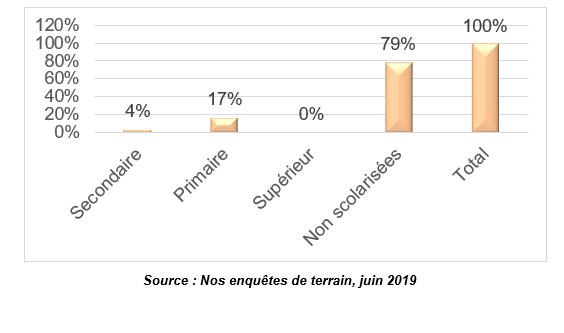 Les données du graphique n°4 révèlent que la grande majorité (79%) des femmes interrogées dans le cadre de cette étude sont analphabètes. Elles ne savent ni lire ni écrire. Seulement 11% d’entre elles ont été à l’école, dont 17% au niveau primaire et 4% au niveau secondaire. Ce manque de culture ne leur permet pas d’avoir conscience de l’importance qu’il y’a accoucher à la maternité et de se rendre compte des risques potentiels qu’elles encourent en pratiquant l’accouchement à domicile. Ce qui démontre que plus la femme est instruite, mieux elle est informée des risques liés à l’accouchement non assisté médicalement et des mesures préventives pour une meilleure santé pour elle-même et pour son bébé.
Les données du graphique n°4 révèlent que la grande majorité (79%) des femmes interrogées dans le cadre de cette étude sont analphabètes. Elles ne savent ni lire ni écrire. Seulement 11% d’entre elles ont été à l’école, dont 17% au niveau primaire et 4% au niveau secondaire. Ce manque de culture ne leur permet pas d’avoir conscience de l’importance qu’il y’a accoucher à la maternité et de se rendre compte des risques potentiels qu’elles encourent en pratiquant l’accouchement à domicile. Ce qui démontre que plus la femme est instruite, mieux elle est informée des risques liés à l’accouchement non assisté médicalement et des mesures préventives pour une meilleure santé pour elle-même et pour son bébé.
2.1.7. Profession des enquêtées
L’analyse des facteurs explicatifs de l’accouchement à domicile ne peut mieux s’opérer sans la prise en compte de la profession des femmes que nous avons interrogées. Cela est d’autant plus important que la profession permet de renseigner sur la capacité de la femme à mobiliser les ressources pour ses soins obstétricaux. Ainsi, le graphique n°5 nous renseigne ici sur les activités professionnelles des enquêtées.
Graphique n°5 : Répartition des enquêtées selon la profession
Selon les données du graphique ci-dessus, 83% des femmes que nous avons interrogées sont des femmes au foyer, 13% d’entre elles sont commerçantes et 4% sont élèves. Hors mis les femmes (13%) qui font le commerce, nous notons que la majorité (87%) n’ont pas d’activités lucratives qui puissent leur permettre de mobiliser les ressources financières nécessaires pour les soins obstétricaux au cas où elles désirent accoucher à la maternité. Donc de s’autonomiser et s’affranchir de la dépendance vis-à-vis de leurs conjoints. Elles sont liées aux décisions de leurs conjoints. Toute chose qui contribue à l’accouchement à domicile.
2.1.8. Revenu moyen annuel
Le suivi de la grossesse et les soins liés à l’accouchement à la maternité impliquent des dépenses. Dans cette étude, le revenu moyen par femme est un indicateur principal pour analyser et comprendre les comportements et les choix des femmes qui ont déjà fait l’expérience de l’accouchement à domicile. Un aperçu des revenus des enquêtées est donné par le graphique n°6.
Graphique n°6 : Répartition des enquêtées selon le revenu moyen annuel
Les chiffres de ce graphique n° 6 ci-dessus indiquent que 77% des enquêtées ont un revenu moyen annuel qui est en dessous de 100 000 f CFA. Ce qui signifie qu’elles ont un pouvoir d’achat assez faible qui les maintient dans une certaine précarité et qui influe sur l’ordonnancement de leurs dépenses. Observer les consultations prénatales et aller accoucher à la maternité peut ne pas être une priorité pour la femme enceinte qui du reste a déjà accouché à domicile au moins une fois et qui demeure en bonne santé.
Après avoir présenté les données d’ordre quantitatif, nous notons que les résultats issus de l’enquête qualitative de l’étude indiquent que le phénomène de l’accouchement à domicile dans le village de Namassi relève de plusieurs déterminants qui sont énoncés dans les lignes qui suivent.
2.2. Les déterminants de l’accouchement à domicile dans le village de Namassi
2.2.1. L’inobservance des consultations prénatales et la peur du recours à la césarienne
Le nombre de CPN non effectuées est l’une des variables qui contribuent le plus au choix de l’accouchement à domicile pour chacun des niveaux d’analyse. C’est pourquoi, la probabilité de survenue de l’accouchement à domicile est importante lorsque la femme enceinte ne fait pas correctement ou pas du tout les CPN. Les femmes qui n’ont effectué aucune CPN ne peuvent bénéficier des médicaux qui leur permettent d’adopter des comportements idoines pour l’équilibre de leur de grossesse et ne peuvent alors se diriger à la maternité pour y accoucher. Les données du tableau n°3 suivant nous nous renseigne sur le respect des consultations prénatales par les enquêtées.
Tableau n°3 : Répartition des enquêtées selon l’observance de consultations prénatales (CPN)
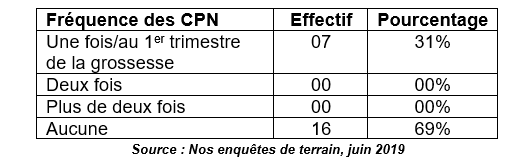 En analysant les informations contenues dans ce tableau ci-dessus, l’on remarque que 69% des enquêtées n’ont fait aucune consultation prénatale et que c’est 31% seulement qui ont fait la première CPN. En d’autres termes, les femmes enceintes ne fréquentent pas régulièrement le service de maternité du village. Pourtant, avec les mutations socioculturelles et l’avancée de la médecine, l’on sait aujourd’hui les avantages sanitaires qu’il y’a à fréquenter une maternité lorsque la grossesse survient. Les soins prénatals sont donc indispensables non seulement pour la surveillance de l’évolution normale de la grossesse, mais aussi et surtout pour amener la parturiente à bénéficier d’une assistance médicale lors de l’accouchement en structures de soins. Le récit de la sage-femme confirme cette idée :
En analysant les informations contenues dans ce tableau ci-dessus, l’on remarque que 69% des enquêtées n’ont fait aucune consultation prénatale et que c’est 31% seulement qui ont fait la première CPN. En d’autres termes, les femmes enceintes ne fréquentent pas régulièrement le service de maternité du village. Pourtant, avec les mutations socioculturelles et l’avancée de la médecine, l’on sait aujourd’hui les avantages sanitaires qu’il y’a à fréquenter une maternité lorsque la grossesse survient. Les soins prénatals sont donc indispensables non seulement pour la surveillance de l’évolution normale de la grossesse, mais aussi et surtout pour amener la parturiente à bénéficier d’une assistance médicale lors de l’accouchement en structures de soins. Le récit de la sage-femme confirme cette idée :
« Ici les femmes n’aiment pas se faire suivre correctement quand elles sont enceintes. Souvent elles attendent le sixième ou le septième mois de la grossesse avant de faire une CPN. Ou bien, elles viennent une fois, après le premier trimestre de la grossesse et c’est fini. On ne les voit plus. Elles nous disent que leurs maris n’ont pas les moyens financiers pour payer les examens ».
L’expérience due à la multiparité des femmes et leur crainte de se voir soumises à la césarienne en cas de difficulté lors du travail, les prédisposent en a point douter à l’accouchement à domicile, en témoigne le verbatim de Dame M, multipare :
« Moi, j’ai donné naissance à trois de mes enfants ici à la maison. J’en ai quatre. Je me sentais mieux ici que si j’avais accouché à la maternité là-bas. Beaucoup de femmes qui ont déjà accouché plusieurs fois ne vont pas à la maternité comme ça. Elles ont l’expérience. Alors que à l’hôpital là-bas les dames là (la sage-femme et ses collaboratrices) ne vont pas t’aider comme il se doit et dès que tu n’arrives pas à pousser normalement, elles te donnent papier pour que tu partes accoucher à Sandégué ou à Tanda par césarienne, pourtant il n’y a pas d’ambulance ici ».
Les hommes, pour leur part partagent cette opinion des femmes en estimant qu’une femme qui a l’expérience de l’accouchement n’a pas systématiquement recours au service de la maternité. En réalité, leur position tient au fait que polygame pour la plupart, les conjoints dont les femmes accouchent à la maison leur épargnent des dépenses supplémentaires dans un environnement économique précaire. L’extrait de l’entretien de groupe confirme notre idée :
« Nos mamans nous ont accouché ici, à la maison et nous ont vit. Mais de nos jours, quand une femme est enceinte, on dit qu’elle doit aller prendre carnet à l’hôpital (commencer les consultations prénatales). Nous on a plusieurs femmes et tout cela constitue des dépenses. Pourtant quand elles accouchent à la maison il n’y a pas trop de problèmes. Les vieilles femmes ont des médicaments pour faciliter les accouchements. C’est mieux. On va à l’hôpital pour accoucher quand c’est compliquer, quand la femme est malade ou bien si son mari a les moyens financiers, ou bien très souvent quand c’est son premier accouchement ».
2.2.2. Les pesanteurs socioculturelles et la précarité économique des ménages
L’environnement socioculturel des femmes de Namassi qui ont a accouché au moins une fois à domicile comporte l’ensemble des valeurs, des croyances, des normes et des modèles culturels qui conditionnent les comportements en matière de santé maternelle, et qui sont véhiculés par la communauté en tant qu’instances de socialisation. C’est pourquoi, les variables telles que l’ethnie, la religion, le niveau d’instruction, la situation matrimoniale, le nombre d’enfants (la parité), l’âge de la femme sont essentielles pour analyser et comprendre les comportements des enquêtées face au choix du lieu de l’accouchement.
Les modèles culturels développés par un groupe, une communauté influencent considérablement l’étiologie des maladies, le diagnostic qui est fait et surtout l’itinéraire thérapeutique. En effet, dans cette étude, il ressort que l’accouchement à domicile est une pratique fortement liée aux valeurs, aux croyances et aux modèles culturels, à la perception de l’accouchement. Depuis la nuit des temps l’accouchement en milieu rural traditionnel s’est fait à la maison, sous la bienveillante attention des proches parents. Quoique le risque d’une mort maternelle et néo-natal existe, les femmes dans la société traditionnelle africaine, ont toujours donné naissance à la maison sans que personne n’en fasse un souci, étant donné que la grossesse n’est pas une maladie. Les devins-guérisseurs, les prêtes divinatoires qui communiquent avec l’esprit des ancêtres ainsi que les accoucheuses traditionnelles sont régulièrement sollicités pour aider et protéger la femme enceinte et le bébé à naître. Les habitus, les pratiques et les normes sociales d’un tel environnement culturel déterminent les itinéraires thérapeutiques des parturientes.
A Namassi, la religion dominante étant l’islam (cf. Tableau n°2), les pratiques culturelles sont fortement influencées par les pratiques islamiques et l’ignorance (79% des femmes interrogées sont analphabètes). Les consultations de marabouts et/ou de charlatans sont ancrées dans les habitus et les femmes enceintes ont souvent recours à ces « experts » pour leur confier leur sort et celui de leur bébé. Cette assertion découle de ce verbatim de l’aide-soignante :
« Ici dans ce village, les femmes lorsqu’elles sont enceintes préfèrent aller consulter les marabouts, les charlatans qui leur disent de faire des sacrifices de poulet, de colas ou autres choses pour qu’elles puissent accoucher tranquillement. Et elles ont foi en ces pratiques. Ce qui fait que venir à la maternité ici pour accoucher dans de bonnes conditions n’est vraiment pas leur premier réflexe ; cela n’est pas dans leur habitude de vie ».
Un autre point de notre analyse se rapporte à l’aspect économique. En effet, recourir aux services modernes de santé implique la mobilisation de ressources financières, car l’accès aux soins de santé n’est pas gratuit. Le Gouvernement ivoirien, depuis l’année 2012, a institué la gratuité des soins pour les femmes enceintes et les enfants de de zéro à cinq ans. Cependant, les consultations prénatales qui exigent des femmes enceintes des échographies, des examens sanguins, la prise de médicaments riches en fer, en magnésium et autres éléments nutritifs nécessaires à leur équilibre physiologique sont couteuses. En plus, à la maternité l’accouchement est soumis à l’achat d’un kit qui coute huit mille f CFA. Toutes ces charges ne sont pas à la portée de toutes les femmes peut-on dire, au regard des données indiquées dans les graphiques n°5 et n°6. Ces données montrent que la majorité des femmes interrogées sont des femmes au foyer/paysannes qui aident leurs conjoints dans les travaux champêtres et vivent avec moins d’un dollar (1$) par jour, soit moins de cinq cent f CFA. Leur situation économique les rend indubitablement dépendantes de leurs conjoints qui eux sont sous le poids du fardeau social : chef de ménage, polygame, nombre élevé d’enfants, diverses charges communautaires. La femme enceinte dans un tel environnement ne peut décider d’elle-même de se faire suivre à la maternité et y accoucher. Et ayant déjà accouché au moins une fois à domicile sans difficulté, elle peut refaire cette expérience.
2.3. Les perceptions des femmes sur les services de la maternité du village
Recourir aux services de santé dans les hôpitaux n’est pas toujours le premier réflexe en Afrique malgré que les prouesses de la médecine sont avérées et sues de tous. D’autres voies thérapeutiques sont empruntées dans la plupart des cas de problèmes de santé. Ce comportement qui est lié entre autres, à la perception que l’on a de l’hôpital, s’observe aussi chez les femmes enceintes en milieu rural. En effet, les consultations prénatales, les échographies et autres examens biologiques nécessaires pour le suivi de la grossesse ne s’inscrivent toujours pas dans les habitus des parturientes.
Dans cette étude, il ressort des entretiens avec la sage-femme et l’aide-soignante que huit femmes sur dix ne font pas correctement les consultations prénatales.
« Lorsqu’il leur est recommandé d’aller faire des échographies à l’hôpital général de Tanda ou de Sandégué, les femmes enceintes ne reviennent plus en consultation parce qu’elles n’observent pas ces recommandations. Par conséquent elles ne prennent pas de dispositions au plan médical en vue de favoriser leur accouchement à la maternité et choisissent d’accoucher à la maison. Les femmes d’ici, perçoivent l’hôpital comme un lieu de contraintes où le personnel les fatigue en leur faisant des recommandations ou en leur donnant des conseils » (Extrait du récit de la sage-femme).
Interrogées sur cet aspect, des enquêtées ont évoqué des raisons liées à la question du rapport entre soignante et patiente ou entre parturiente et sage-femme. Elles estiment que le service de maternité reste un mauvais souvenir, une expérience douloureuse, voire honteuse qu’elles n’aimeraient plus revivre. Ce sentiment résulte du fait que lors des accouchements, la femme en travail est l’objet de railleries, de grossièretés et d’injures de la part du personnel médical. L’une d’entre elles le dit en ces termes :
« Quand on va accoucher à l’hôpital là-bas là, les femmes ne nous prennent pas bien. Elles crient sur nous ; elles nous insultent pendant que tu souffres, comme si s’était facile. C’est à cause de tout cela que beaucoup de femmes préfèrent accoucher à la maison tranquillement en se faisant aidées par les vieilles avant de partir à la maternité là-bas avec le bébé » (Dame M, mère de quatre enfants).
Le respect de l’intimité de la femme pendant le travail et l’accouchement influence également le choix de l’accouchement à domicile qui crée chez la femme un sentiment de sécurité et de confiance. En accouchant à domicile, dans son environnement habituel, la femme se sent en confiance. Elle pense que ses besoins et sa vie privée, son intimité sont préservés.
« Avant avant nos mamans accouchaient à la maison sans problème. Il n’y avait pas d’hôpital. Aujourd’hui on nous dit que la femme doit accoucher à l’hôpital. C’est ce qui serait bon. Or, quand nous accouchons à la maison ici, nos mamans nous l’assistent. Elles nous donnent des médicaments traditionnels pour faciliter le travail. Et puis comme c’est ta maman ou ta tante, il n’y a pas de honte dedans. D’autres femmes ne vont pas de regarder, ne vont pas connaitre ton affaire (les lamentations dues à la douleur de l’accouchement. Sinon elles vont tout raconter) », Le récit de Dame A illustre bien cette assertion.
L’idéal pour la femme du barabô, c’est d'accoucher dans la discrétion. C’est ce qui est valorisé socialement et considéré comme une sorte de bravoure. Une telle femme est citée en référence par ses amies et appréciée par son mari à qui il est ainsi épargné de dépenses.
Dans la société traditionnelle barabô, et particulièrement à Namassi, pour prévenir un travail long, un accouchement difficile, les parturientes, vers la fin de leur grossesse, ont recours aux marabouts, ou encore aux devin-guérisseurs qui leur font boire une boisson faite de décoctions appelés kalkaha ou des mixtures appelées nansidji faites à partir de versets coraniques et prescrites par les marabouts. Ces potions sont censées accélérer et faciliter le travail.
Le cadre familial et l’aide des parentes est plus familier et chaleureux. Ce qui n’est pas toujours possible dans les structures hospitalières où la femme se retrouve en face d’un personnel médical qui lui est inhabituel. Il y’a une gêne certaine qui se crée à ce moment crucial. Les soins de santé à l’hôpital à Namassi, comme dans la société traditionnelle de façon générale, se situent dans un environnement dominé par le pluralisme médical et les considérations diverses sur la santé et la maladie.
Conclusion
Conclusion
Cette étude visait à analyser les facteurs explicatifs du phénomène de l’accouchement à domicile observé dans le village de Namassi. Elle tire sa justification d’un paradoxe constaté chez les femmes de cette localité, qui choisissent d’accoucher à domicile sans assistance médicale alors que leur village est doté d’une maternité. Ces pratiques sont à l’origine de plusieurs décès maternels et néo-natals. Ainsi, à travers la documentation, des entretiens semi-dirigés et un questionnaire, nous avons collecté les données qui ont fait l’objet d’une analyse de contenu thématique et statistique. De cette analyse, il en ressort que divers facteurs sous-tendent l’accouchement à domicile dans le village de Namassi, à savoir : les prédispositions liées aux profils sociodémographiques, les déterminants socio-anthropologiques (l’inobservance des consultations prénatales (CPN) ; les pesanteurs socioculturelles dans une société où les considérations métaphysiques conditionnent les itinéraires thérapeutiques ; la précarité économique) et les perceptions négatives que les femmes ont des services de la maternité du village. La méthode dialectique et l’approche phénoménologique ont permis d’appréhender les contradictions qui sous-tendent les comportements, les habitudes des femmes en rapport avec l’épreuve de la maternité.
De ce qui précède, nous notons que cette étude laisse entrevoir que le phénomène de l’accouchement à domicile en milieu rural ne saurait être expliqué uniquement par des raisons d’ordre économique ou d’inaccessibilité géographique. C’est pourquoi nous pensons que la réflexion sur cette thématique ne peut être totalement épuisée.
Références
Références bibliographiques
AKTOUF Omar, 1987, Méthodologie des sciences sociales et approche qualitative des organisations, une introduction à la démarche classique et critique, Montréal, Les Presses de l’Université de Québec.
BARRY Cellou Mamadou, 1996, Femme enceinte et les perceptions de son réseau social. Étude de cas du recours aux soins en milieu peul guinéen. Mémoire de maîtrise.
BENIE Bi Vroh Joseph, TIMBRE Issaka, ZENGBE-Acray Pétronille, GUEU Doua Judith , N’CHO Simplice Dagnan et TAGLIANTE-SARACINO Janine, Santé Publique 2009/5 (Vol. 21), 2009 « Prévalence et déterminants des accouchements à domicile dans deux quartiers précaires de la commune de Yopougon (Abidjan), Côte d'Ivoire », Santé Publique, Volume 21, no. 5, p. 499-506.
BENINGUISSE Gervais, NIKIEMA Béatrice, FOURNIER Pierre et SLIM Haddad, 2004, « L’accessibilité culturelle : une exigence de la qualité des services et soins obstétricaux en Afrique », Etude Population Africaine, volume 19, p. 64-251.
BENINGUISSE Gervais, 2003, Entre tradition et modernité : Fondements sociaux et démographiques de la prise en charge de la grossesse et de l'accouchement au Cameroun, ACADEMIA/BRUYLANT, Institut de Démographie, UCL, Louvain-La-Neuve.
BOPE Kwete Michel, BUKURU Nyota et MBARAMBARA Mulongo Pierre, 2016, « Facteurs favorisant les accouchements à domicile dans la zone de Santé rurale de Lemera au Sud-Kivu/ RDC », International Journal of Innovation and Applied Studies, ISSN 2028-9324 Vol. 17 No.4 Septembre 2016, p. 1183-1189, Innovative Space of Scientific Research Journals http://www.ijias.issr-journals.org
DOZON Jean-Pierre et SINDZINGRE Nicole, 1986, « Pluralisme thérapeutique et médecine traditionnelle en Afrique contemporaine », in La Santé dans le Tiers-Monde, Cahier n° XII, 1er Semestre 1986, édité par la Coopérative de la vie de la mutualité.
GRAWITZ Madelaine, 2001, Méthodes des sciences sociales, 11e édition, Paris, Dalloz.
LAPLANTINE François, 1992, Anthropologie de la maladie: étude ethnologique des systems de representations étiologiques et thérapeutiques dans la société occidentale contemporaine, Collection sciences de l’homme, Paris, Payot.
KÉITA Mamadou Alexerder, 2006, Les Accouchements à domicile: prognostic materno-feotal au Centre de Santé de référence (CSREF) de la Commune V du District de Bamako, Mémoire de Maitrise, Université de Bamako NGUENDO Yongsi Blaise et TCHANGO Ngale Georges Alain, 2016, Maternité et santé : la question de l’accouchement à domicile au Cameroun, Paris, Sciences humaines et sociales. Santé des populations.
SARDAN Jean?Pierre Olivier, ADAMOU Moumouni et AMIDOU Souley, 1999, « L'accouchement c'est la guerre?De quelques problèmes liés à l'accouchement en milieu rural nigérien », Bulletin de l'APAD, mis en ligne le 04 octobre 2006, consulté le 26 août 2019. URL : http://journals.openedition.org/apad/483
ORGANISATION MONDIALE DE LA SANTÉ (OMS), 2015, Rapport annuel sur la santé maternelle et infantile, http://www. Who int
SILM Haddad, NOUTGARA Adrien, RIDDE Valéry, 2004, « Les inégalités d’accès aux services de santé et leurs déterminants au Burkina Faso ». Revue Santé, Société et Solidarité, Volume 2, p. 199-211.
Van der Maren Jean-Marie (1995), Méthodes de recherche pour l’éducation, Montréal, Presses de l’Université de Montréal.
ZAMBLE Fulgence, 2010, « Encadrer les ménages pour combattre la mortalité maternelle en Côte d’Ivoire », Mémoire de Maitrise, 2010, p. 12-14.
Downloads
Publié
Comment citer
Numéro
Rubrique
Licence
Copyright (c) 2023 OUATTARA Kalilou



